Inhaltsverzeichnis
Kieferklemme lösen: Warum Ihr Gelenk nicht „kaputt“ ist und wie Anpassung gelingt
Stellen Sie sich vor, Sie wachen morgens auf und möchten gähnen, doch es geht nicht. Ihr Kiefer scheint wie blockiert, als wäre eine unsichtbare Mauer eingezogen worden, die verhindert, dass Sie den Mund weiter als zwei Fingerbreit öffnen können. Vielleicht haben Sie in den Wochen zuvor ein Knacken im Kiefer bemerkt, das nun plötzlich verschwunden ist – und mit ihm die Beweglichkeit.
Dieses Phänomen nennen Fachleute „anteriore Diskusverlagerung ohne Reposition“ (ADDwoR) oder im Englischen „Closed Lock“[1]. Es ist eine beängstigende Situation, die oft mit Schmerzen und großer Verunsicherung einhergeht. Doch ich möchte Ihnen gleich zu Beginn eine wichtige Botschaft mitgeben: Ihr Kiefergelenk ist nicht „kaputt“. Es befindet sich in einem Anpassungsprozess. Mit Geduld, der richtigen physiotherapeutischen Begleitung und Ihrem eigenen Zutun können Sie fast immer wieder eine schmerzfreie und funktionale Mundöffnung erreichen – oft ganz ohne Operation [2,3].
In diesem Artikel nehmen wir Sie mit auf eine Reise durch Ihr Kiefergelenk. Wir erklären Ihnen ruhig und verständlich, was genau passiert ist, warum der Körper sich selbst heilen kann und wie wir diesen Prozess gemeinsam unterstützen.
Was ist eigentlich passiert? Die Anatomie der Blockade
Um zu verstehen, warum der Mund nicht mehr aufgeht, lohnt sich ein Blick in das Innere des Gelenks. Es ist ein faszinierendes Zusammenspiel aus Knochen, Muskeln und einer kleinen Knorpelscheibe.
Der Diskus: Ein kleiner Puffer mit großer Wirkung
Das Kiefergelenk besteht aus dem Gelenkköpfchen (Kondylus) des Unterkiefers und der Gelenkpfanne des Schädels. Damit Knochen nicht auf Knochen reibt, liegt dazwischen eine bewegliche Knorpelscheibe, der Discus articularis. Er funktioniert wie ein Stoßdämpfer oder eine bewegliche Unterlegscheibe. Wenn Sie den Mund öffnen, dreht sich das Köpfchen erst und gleitet dann zusammen mit dem Diskus nach vorne [4].
Der Mechanismus des „Closed Lock“
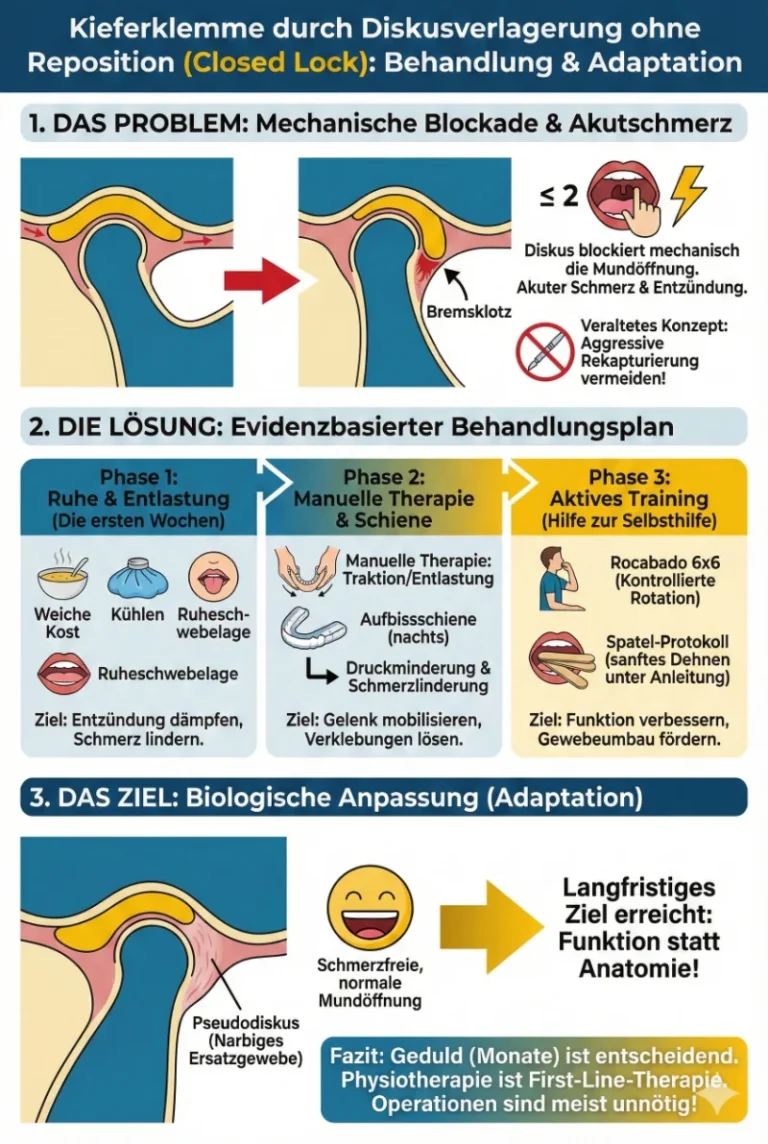
Bei einer anterioren Diskusverlagerung ist dieser Puffer nach vorne gerutscht. Viele Patienten kennen das Vorstadium: Der Diskus liegt zwar vorne, springt aber bei der Mundöffnung mit einem hörbaren „Knack“ zurück auf das Köpfchen. Das ist die Diskusverlagerung mit Reposition. Bei der Blockade (ohne Reposition) geschieht Folgendes: Der Diskus ist so weit nach vorne gerutscht oder so verformt, dass er nicht mehr zurückspringt. Er bleibt permanent vor dem Gelenkköpfchen liegen. Wenn Sie nun den Mund öffnen wollen, schiebt sich das Gelenkköpfchen gegen den hinteren Rand dieses Diskus. Der Diskus wirkt wie ein Bremsklotz oder Türstopper. Die Gleitbewegung ist mechanisch blockiert, und der Mund lässt sich oft nur noch 25 bis 30 Millimeter öffnen [1,4].
Bedeutung für Sie
Diese Situation fühlt sich bedrohlich an („Kieferklemme“), ist aber ein rein mechanisches und funktionelles Problem. Wichtig zu wissen ist: Es ist kein Notfall, der sofort operiert werden muss. Ihr Körper beginnt bereits in dem Moment, in dem die Blockade auftritt, mit Umbauprozessen.
Ein neues Verständnis: Warum wir heute anders behandeln
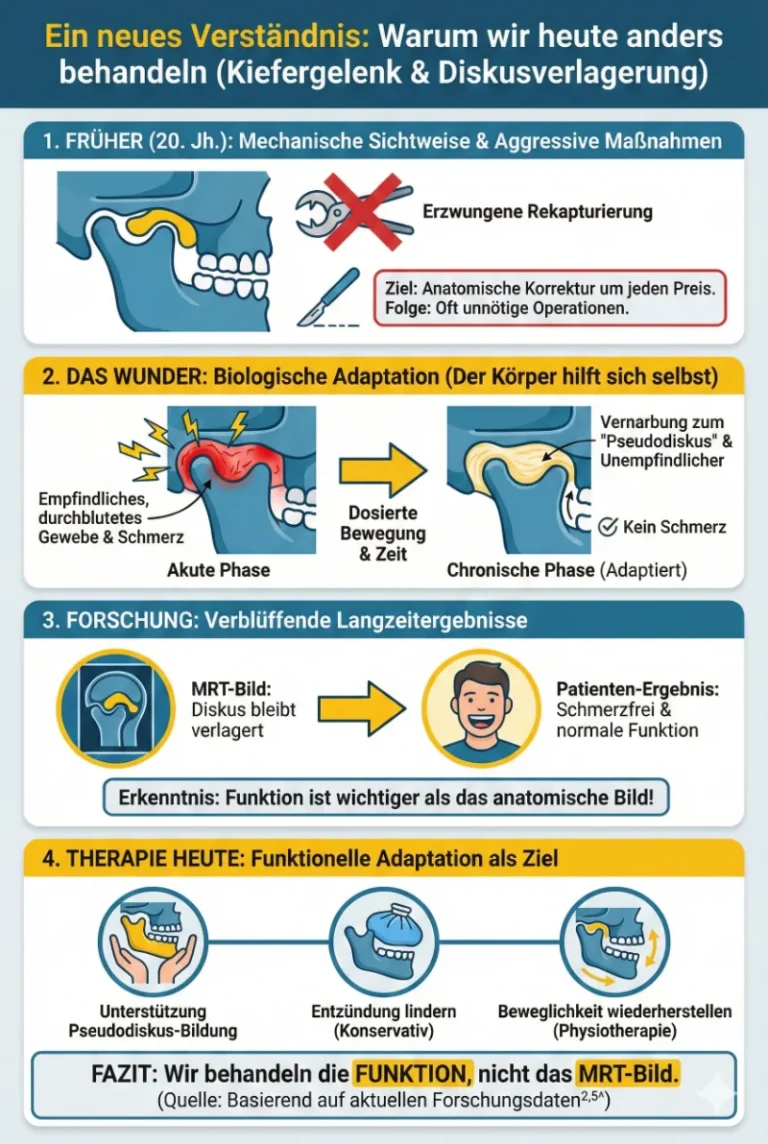
Früher, im 20. Jahrhundert, herrschte in der Medizin eine sehr mechanische Sichtweise. Man glaubte, der Diskus müsse zwingend wieder an seinen ursprünglichen Platz zurückgeholt werden („Rekapturierung“), damit das Gelenk gesund bleibt. Das führte oft zu aggressiven Maßnahmen und Operationen. Heute wissen wir es besser [5].
Das Wunder der biologischen Adaptation
Die moderne Forschung hat gezeigt, dass der Körper eine erstaunliche Fähigkeit zur Selbsthilfe besitzt. Wenn der Diskus dauerhaft vorne liegen bleibt, beginnt das Gewebe hinter dem Diskus (das sogenannte retrodiskale Gewebe), sich anzupassen. Ursprünglich ist dieses Gewebe sehr empfindlich, gut durchblutet und mit Schmerznerven durchzogen. Wenn das Gelenkköpfchen nun ständig darauf drückt (weil der Diskus ja weg ist), entsteht zunächst eine Entzündung und Schmerz. Doch wenn die akute Entzündung abklingt und wir das Gelenk dosiert bewegen, wandelt sich dieses Gewebe um. Es vernarbt, wird fester und unempfindlicher. Es entsteht ein sogenannter „Pseudodiskus“ [5].
Wichtige Erkenntnisse aus der Forschung
Langzeitstudien, bei denen Patienten über Jahre begleitet wurden, zeigen verblüffende Ergebnisse: Viele Patienten sind nach einiger Zeit komplett schmerzfrei und können den Mund wieder normal weit öffnen, obwohl der „echte“ Diskus im MRT immer noch verlagert vorne liegt [2,5].
Bedeutung für die Therapie
Das Ziel unserer physiotherapeutischen Behandlung ist also nicht, den Diskus mit Gewalt zurückzuzwingen. Das Ziel ist die funktionelle Adaptation. Wir wollen dem Körper helfen, den Pseudodiskus zu bilden, die Entzündung zu lindern und die Beweglichkeit wiederherzustellen, auch wenn die Anatomie sich leicht verändert hat. Wir behandeln die Funktion, nicht das MRT-Bild.
Phase 1: Ruhe und Entlastung (Die ersten Wochen)
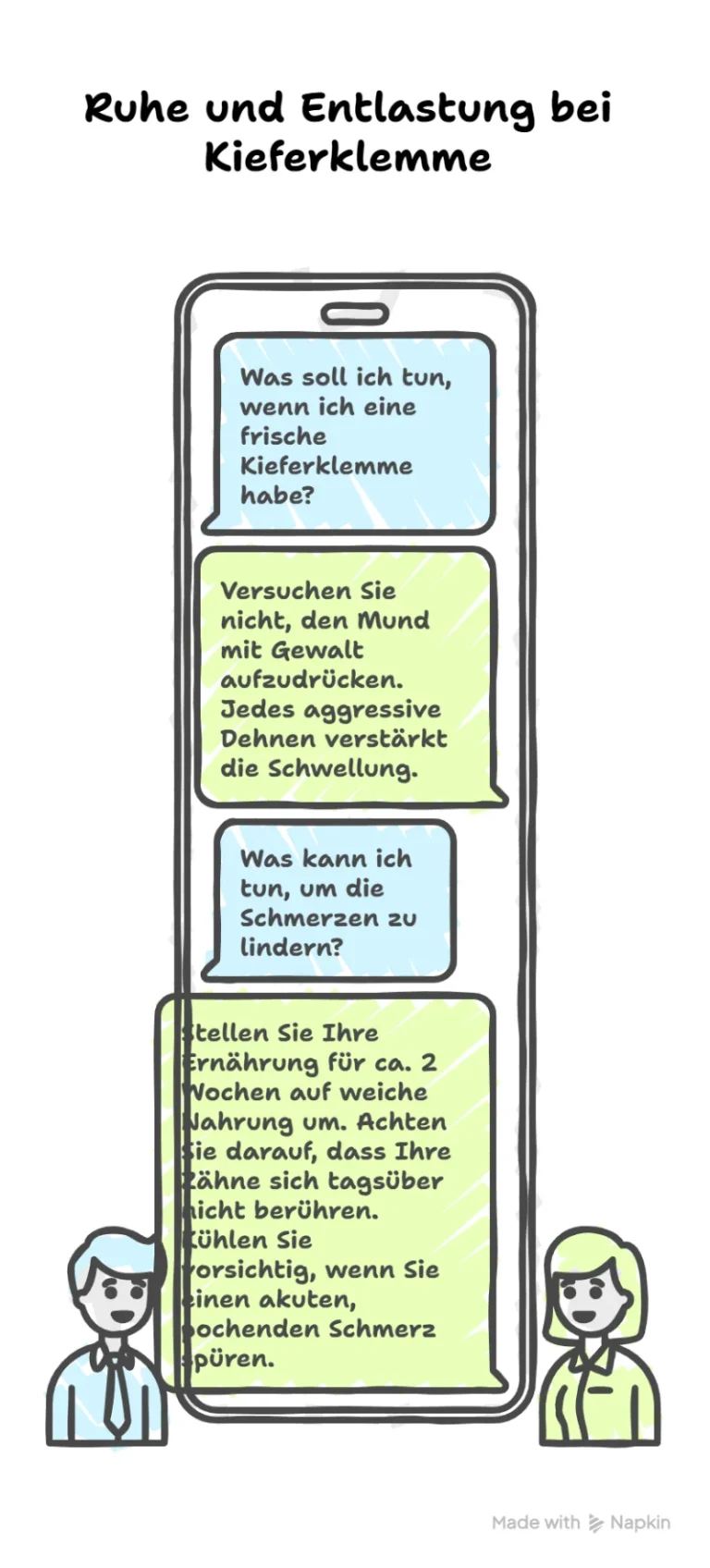
Wenn die Kieferklemme frisch aufgetreten ist (akute Phase), ist das Gelenk oft entzündet. Das retrodiskale Gewebe ist geschwollen („Gelenkerguss“) und schmerzt. In dieser Phase ist falscher Ehrgeiz schädlich.
Weniger ist mehr
Versuchen Sie jetzt nicht, den Mund mit Gewalt aufzudrücken. Jedes aggressive Dehnen gegen den Schmerz drückt das Gelenkköpfchen noch stärker in das entzündete Gewebe und verstärkt die Schwellung.
Alltagstipps für die Akutphase
Weiche Kost: Stellen Sie Ihre Ernährung für ca. 2 Wochen auf weiche Nahrung um („No-Chew Diet“). Suppen, Smoothies, Kartoffelbrei. Vermeiden Sie alles, was starkes Kauen erfordert oder weites Abbeißen (wie Äpfel oder harte Brötchen).
Ruheschwebelage: Achten Sie darauf, dass Ihre Zähne sich tagsüber nicht berühren. Die Zunge sollte locker am Gaumen ruhen, die Lippen sind geschlossen, aber die Zahnreihen haben einen kleinen Abstand. Das ist die physiologische Ruheposition, die den Kaumuskeln Entspannung signalisiert.
Kühlen: Wenn Sie einen akuten, pochenden Schmerz spüren, kann vorsichtiges Kühlen (ca. 10 Minuten) helfen, die Entzündung zu dämpfen.
Phase 2: Physiotherapie und Manuelle Therapie
Sobald der Ruheschmerz nachlässt, beginnt die aktive Arbeit in der Physiotherapiepraxis. Hier ist die Manuelle Therapie (MT) das Mittel der Wahl [6].
Wie wir Ihre Blockade lösen
Ein spezialisierter Physiotherapeut nutzt sanfte Handgriffe, um das Gelenk zu entlasten. Eine zentrale Technik ist die Traktion (Long Axis Distraction) [7]. Dabei wird der Unterkiefer sanft nach unten gezogen (entlastet). Das hat mehrere positive Effekte:
Druckminderung: Der ständige Druck auf das schmerzhafte retrodiskale Gewebe wird kurzzeitig genommen. Das verbessert die Durchblutung und hilft, Entzündungsstoffe abzutransportieren.
Lösen von Verklebungen: Durch die Ruhigstellung bilden sich oft feine Verklebungen (Adhäsionen) im Gelenk. Durch sanfte Mobilisation werden diese gelöst, damit das Gelenk wieder gleiten kann.
Schmerzlinderung: Die sanfte Dehnung der Gelenkkapsel aktiviert Sensoren, die das Schmerzsignal im Rückenmark hemmen (Gate-Control-Theorie) [6].
Wichtige Erkenntnisse aus der Forschung
Studien zeigen, dass strukturierte Manuelle Therapie deutlich effektiver ist, als nur abzuwarten oder nur Ratschläge zu befolgen. Sie beschleunigt den Weg zur normalen Mundöffnung signifikant [6,8].
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenDieses Video zeigt die „Long Axis Distraction“ (Kaudale Traktion), die im Artikel als Goldstandard zur Entlastung des Gelenks bezeichnet wird. Sie sehen hier genau den Handgriff, bei dem der Therapeut den Unterkiefer sanft nach unten zieht, um das retrodiskale Gewebe zu entlasten und die Kapsel zu dehnen.
Phase 3: Ihr Training für zu Hause (Hilfe zur Selbsthilfe)
Der Erfolg der Therapie hängt maßgeblich davon ab, was Sie zwischen den Terminen tun. Es gibt evidenzbasierte Übungsprogramme, die speziell für dieses Krankheitsbild entwickelt wurden.
Das Rocabado-Programm
Der chilenische Physiotherapeut Mariano Rocabado hat ein Übungsprogramm („6×6“) entwickelt, das nicht nur den Kiefer, sondern auch die Halswirbelsäule und die Körperhaltung einbezieht [9]. Warum? Weil eine vorgestreckte Kopfhaltung („Handy-Nacken“) die Spannung im Kiefergelenk erhöht. Eine Kernübung ist die kontrollierte Rotation: Sie legen die Zungenspitze an den Gaumen und öffnen den Mund nur so weit, wie die Zunge Kontakt halten kann. Das verhindert, dass der Kieferknochen schmerzhaft nach vorne rutscht, hält das Gelenk aber in Bewegung.
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenDieses Video demonstriert das im Artikel beschriebene „Rocabado 6×6 Programm“. Es zeigt die sechs Grundübungen zur Stabilisierung und Korrektur der funktionellen Beziehung zwischen Kiefer und Halswirbelsäule, inklusive der im Text erwähnten kontrollierten Rotation („Zunge am Gaumen“).
Das Spatel-Protokoll (Sanftes Dehnen)
Wenn die Entzündung abgeklungen ist, aber die Mundöffnung noch eingeschränkt ist (z. B. nach einigen Wochen), kann eine passive Dehnung helfen. Dabei stapeln Sie hölzerne Mundspatel (oder ähnliche flache Gegenstände) zwischen den Backenzähnen der betroffenen Seite [10]. Durch einen sanften Biss vorne entsteht hinten im Gelenk ein Hebeleffekt, der das Gelenkköpfchen sanft nach unten zieht und die Kapsel dehnt. Dies fördert den Umbau des Narbengewebes und richtet die Fasern belastbar aus. Wichtig: Diese Übung sollte nur nach Anleitung durch Ihren Therapeuten erfolgen, um Überlastungen zu vermeiden.
Physio oder Spritze? Was sagt die Wissenschaft?
Vielleicht haben Sie von der Möglichkeit einer „Gelenkspülung“ (Arthrozentese) beim Kieferchirurgen gehört. Dabei wird das Gelenk minimalinvasiv gespült, um Entzündungsstoffe auszuwaschen
Der Vergleich
Aktuelle wissenschaftliche Auswertungen (Meta-Analysen) haben Physiotherapie und Gelenkspülungen verglichen. Das Ergebnis ist beruhigend für alle, die Nadeln scheuen: Zwar kann eine Gelenkspülung in den ersten 4 Wochen oft eine etwas schnellere Schmerzlinderung bewirken, aber langfristig (nach 6 bis 12 Monaten) gibt es keinen Unterschied im Ergebnis. Patienten, die nur Physiotherapie machten, erreichten am Ende dieselbe Mundöffnung und Schmerzfreiheit wie die operierte Gruppe [11,12].
Unsere Empfehlung
Die internationalen Leitlinien empfehlen daher, Physiotherapie als erste Wahl („First-Line-Therapie“) einzusetzen [11]. Invasive Maßnahmen sind meist nur dann nötig, wenn die konservative Therapie nach 3 Monaten keine ausreichende Besserung zeigt.
Der Weg durch das deutsche Gesundheitssystem
Wenn Sie gesetzlich versichert sind, läuft der Weg zur Therapie meist über Ihren Zahnarzt oder Kieferorthopäden. Seit 2021 gibt es einen neuen Heilmittelkatalog für Zahnärzte, der die Verordnung regelt [13].
Die Diagnose: Ihr Zahnarzt stellt meist die Diagnose einer craniomandibulären Dysfunktion (CMD).
Das Rezept: Achten Sie darauf, dass Manuelle Therapie (MT) verordnet wird. Allgemeine Krankengymnastik (KG) reicht bei einer echten Gelenkblockade oft nicht aus, da hier spezielle Handgriffe am Gelenk nötig sind.
Wärme/Kälte: Oft wird zusätzlich Wärmetherapie (zur Muskelentspannung vor der Behandlung) verordnet.
Sprechen Sie Ihren Zahnarzt aktiv auf eine Verordnung für Manuelle Therapie an, wenn die Diagnose der Diskusverlagerung gestellt wurde.
Fazit: Geduld ist der Schlüssel
Die Diagnose „Diskusverlagerung ohne Reposition“ klingt im ersten Moment endgültig und beängstigend. Doch Ihr Körper hat einen genialen Plan B: die Anpassung. Es bildet sich ein Ersatzgewebe (Pseudodiskus), das die Funktion übernimmt. Dieser Prozess lässt sich nicht erzwingen, er braucht Zeit – oft mehrere Monate. Es wird gute Tage geben und Tage, an denen es wieder mehr spannt. Das ist normal. Vertrauen Sie auf die biologische Heilkraft Ihres Körpers. Mit sanfter Manueller Therapie und den richtigen Übungen geben wir ihm genau die Unterstützung, die er braucht, um diesen Weg erfolgreich zu gehen.
Blockiert ein „Closed Lock“ Ihren Alltag oder schmerzt jede Mahlzeit im Kiefergelenk?
Bei Physiotherapie TheraMediCom in Dortmund wissen wir, dass eine Kieferklemme keine Sackgasse ist, sondern ein Prozess, den wir gemeinsam steuern können. Wir begleiten Sie mit spezialisierter Manueller Therapie und dem bewährten Rocabado-Konzept, um Ihre Blockade sanft zu lösen und die natürliche Heilkraft Ihres Körpers – die biologische Adaptation – gezielt zu fördern. Unser Ziel ist nicht die aggressive Reposition, sondern Ihre Rückkehr zu einer schmerzfreien, entspannten Mundöffnung und mehr Lebensqualität.
Vereinbaren Sie jetzt Ihren Termin – wir nehmen uns Zeit für eine differenzierte Diagnostik und entwickeln für Sie einen individuellen Fahrplan zurück zur vollen Funktion.
Häufige Fragen (FAQ)
Wird mein Kiefer jemals wieder normal knacken oder ploppen?
In den meisten Fällen verschwindet das Knacken dauerhaft. Das ist paradoxerweise ein gutes Zeichen der Anpassung. Das Ziel der Therapie ist meist nicht, das Knacken (die Reposition) zurückzuholen, sondern eine schmerzfreie, geräuschlose Bewegung über den „Pseudodiskus“ zu ermöglichen. Nur selten springt der Diskus spontan zurück [2,3].
Darf ich Kaugummi kauen?
In der akuten Phase und während der gesamten Heilungszeit (ca. 3-6 Monate) sollten Sie strikt auf Kaugummi verzichten. Das ständige Kauen erzeugt eine dauerhafte Kompression im Gelenk, die das empfindliche, heilende Gewebe reizt und die Bildung des stabilen Pseudodiskus stören kann.
Brauche ich nachts eine Schiene?
Ja, das ist oft sehr sinnvoll. Eine sogenannte Aufbissschiene (Stabilisierungsschiene) vom Zahnarzt entlastet das Gelenk nachts, besonders wenn Sie mit den Zähnen knirschen. Sie sorgt dafür, dass der Gelenkspalt etwas weiter wird und das Gewebe sich erholen kann. Die Kombination aus Schiene und Physiotherapie gilt als Goldstandard [11].
Was passiert, wenn ich gar nichts tue?
Studien zum „natürlichen Verlauf“ zeigen, dass ca. 40% der Patienten auch ohne Therapie beschwerdefrei werden [3]. Allerdings dauert dies oft sehr lange und birgt das Risiko, dass sich Fehlhaltungen oder chronische Muskelschmerzen festsetzen. Physiotherapie beschleunigt den Prozess, verhindert Folgeschäden und lindert die Schmerzen in der Übergangszeit deutlich effektiver [8]
Ist Wärme oder Kälte besser?
Das kommt auf den Schmerz an. Bei einem akuten, pochenden, entzündlichen Schmerz direkt am Gelenk (vor dem Ohr) ist Kälte (Eispackung, 10 Min) oft lindernd. Bei einem dumpfen, ziehenden Schmerz in der Wange oder Schläfe (Muskelverspannung) hilft Wärme (Wärmflasche, Kirschkernkissen) besser zur Entspannung.
Download: Evidenzbasierte Wissensbasis zur Physiotherapie bei ADDwoR (Kieferklemme)
Egal, ob Sie als spezialisierte Fachkraft nach den aktuellen klinischen Standards suchen oder als Patient die biologischen Hintergründe Ihrer Kieferklemme besser verstehen wollen: Dieses Dokument bietet eine umfassende Zusammenfassung des aktuellen wissenschaftlichen Konsenses zur anterioren Diskusverlagerung ohne Reposition (Stand 2025/2026).
Diese Wissensbasis verabschiedet sich von veralteten, rein mechanistischen Repositions-Dogmen und setzt stattdessen auf das moderne Modell der funktionellen Adaptation als Basis für eine erfolgreiche Genesung. In diesem Dokument finden Sie detaillierte Informationen zu:
Der Biologie der Adaptation: Erfahren Sie, wie der Körper durch die Bildung eines „Pseudodiskus“ (Metaplasie des retrodiskalen Gewebes) eine schmerzfreie Funktion wiederherstellt, auch wenn die Anatomie verändert bleibt.
Präziser Diagnostik nach DC/TMD: Lernen Sie die international validierten Kriterien kennen, um eine echte Gelenkblockade sicher von einer muskulär bedingten Kieferklemme (Trismus) zu unterscheiden.
Modularen Therapieprotokollen: Ein strukturierter Fahrplan von der Akutphase (Schmerzmodulation) über die Manuelle Therapie (z. B. Long Axis Distraction) bis hin zur spezifischen Übungstherapie.
Evidenzbasierten Übungsprogrammen: Detaillierte Einblicke in das Rocabado-6×6-Konzept zur neuromuskulären Stabilisierung und das Spatel-Protokoll zur kontrollierten Steigerung der Mundöffnung.
Wissenschaftlichem Vergleich (Physio vs. Chirurgie): Eine kritische Analyse der Langzeitdaten, die belegt, warum Physiotherapie als „First-Line-Therapie“ der Gelenkspülung (Arthrozentese) langfristig ebenbürtig ist.
Laden Sie die vollständige Wissensbasis herunter, um Zugriff auf diesen strukturierten, evidenzbasierten Leitfaden für die erfolgreiche Rehabilitation der kraniomandibulären Dysfunktion zu erhalten.
[Download PDF: CMD Physiotherapie Wissensbasis – Diskusverlagerung ohne Reposition]
Quellenverzeichnis
[1] MSD Manuals. Internal Temporomandibular Joint (TMJ) Derangement. Verfügbar unter: https://www.msdmanuals.com/professional/dental-disorders/temporomandibular-disorders/internal-temporomandibular-joint-tmj-derangement
[2] Kurita, K. et al. (2005). Longitudinal MRI follow-up of temporomandibular joint internal derangement with closed lock after successful disk reduction with mandibular manipulation. Dentomaxillofacial Radiology. Verfügbar unter: https://academic.oup.com/dmfr/article/34/2/106-111/7267633
[3] Kurita, K. et al. Natural Course of Untreated Symptomatic Temporomandibular Joint Disc Displacement without Reduction. Journal of Dental Research. Verfügbar unter: https://www.researchgate.net/publication/13766041_Natural_Course_of_Untreated_Symptomatic_Temporomandibular_Joint_Disc_Displacement_without_Reduction
[4] Soni, A. (2019). Temporomandibular joint: from anatomy to internal derangement. PMC – PubMed Central. Verfügbar unter: https://pmc.ncbi.nlm.nih.gov/articles/PMC10165975/
[5] Al-Baghdadi, M. et al. (2014). TMJ Disc Displacement without Reduction Management: A Systematic Review. Journal of Dental Research. Verfügbar unter: https://www.semanticscholar.org/paper/TMJ-Disc-Displacement-without-Reduction-Management-Al-Baghdadi-Durham/c624f5a55a23123d6ffbf85ead69fed3aacd70cb
[6] Herrera-Valencia, A. et al. (2020). Physical therapy for patients with anterior disc displacement without reduction at different levels of pain: an observational study. Journal of Physical Therapy Science. Verfügbar unter: https://www.researchgate.net/publication/394164827_Physical_therapy_for_patients_with_anterior_disc_displacement_without_reduction_at_different_levels_of_pain_an_observational_study
[7] Modern Manual Therapy Blog. Technique Highlight: TMJ Manual Techniques. Verfügbar unter: https://www.themanualtherapist.com/2012/02/technique-highlight-tmj-manual.html
[8] Armijo-Olivo, S. et al. (2023). Effects of Physiotherapy on Pain and Mouth Opening in Temporomandibular Disorders: An Umbrella and Mapping Systematic Review with Meta-Meta-Analysis. MDPI. Verfügbar unter: https://www.mdpi.com/2077-0383/12/3/788
[9] Athletico Physical Therapy. TMJ Pain? Try Rocabado’s 6×6 Exercise Routine. Verfügbar unter: https://www.athletico.com/2023/07/21/tmj-pain-try-rocabados-6×6-exercise-routine/
[10] YouTube. Tongue Depressor Exercise. Verfügbar unter: https://www.youtube.com/watch?v=FFV2Izx2dlk
[11] Al-Baghdadi, M. et al. (2025). The Basic Conservative Treatment of TMJ Anterior Disc Displacement Without Reduction – Review. ResearchGate. Verfügbar unter: https://www.researchgate.net/publication/282871315_The_Basic_Conservative_Treatment_of_TMJ_Anterior_Disc_Displacement_Without_Reduction_-_Review
[12] Leung, Y. et al. (2022). Arthrocentesis vs conservative therapy for the management of TMJ disorders: A systematic review and meta-analysis. ResearchGate. Verfügbar unter: https://www.researchgate.net/publication/363339582_Arthrocentesis_vs_conservative_therapy_for_the_management_of_TMJ_disorders_A_systematic_review_and_meta-analysis
[13] AOK Gesundheitspartner / Heilmittelkatalog. Heilmittel-Richtlinie Zahnärzte (HeilM-RL ZÄ) zum 01.01.2021. Verfügbar unter: https://heilmittelkatalog.de/zahnaerzte/heilmittel-richtlinie-zahnaerzte-01-01-2021/





